La survie s’améliore après la pose d’une dérivation roux-en-Y, selon une étude parue dans le « JAMA Surgery ».
Jusqu’à présent, peu d’études avaient mesuré l’éventuel bénéfice, en termes de mortalité, à attendre chez des patients bénéficiant d’une chirurgie bariatrique, et la plupart n’étaient pas contrôlées.
« Le consensus global veut que ces opérations soient globalement positives », expliquent le Dr Lance Davidson, de l’université Brighman Young (Utah), et ses collègues. Ils ont tenté de répondre à cette question à l’aide d’une étude de cohorte cas-témoins rétrospective. Les auteurs ont découpé une cohorte de 7 925 patients (constituée entre 1984 et 2002) en catégories d’âge : les moins de 35 ans, les 35 à 44 ans, les 45 à 54 ans et les 55 à 74 ans. Cette cohorte a été comparée à un groupe 7 925 personnes souffrant d’une obésité importante mais n’ayant pas bénéficié d’une opération de chirurgie bariatrique. L’indice de masse corporelle moyen dans les deux groupes était de 45,3.
Entre 35 et 44 ans, le risque de mortalité toutes causes au cours de la durée moyenne de suivi de 7,2 ans était diminué 46 %. Entre 45 et 54 ans, le risque était diminué de 57 %. Il n’était en revanche pas significativement modifié chez les moins de 35 ans. « La conclusion importante est que la pose d’un by-pass roux-en-Y prévient en partie l’augmentation de la mortalité observée chez les patients très obèses », précisent les auteurs.
Articles en rapport
De nombreux obèses passent par le bloc opératoire : plus de 3 000 dans l’Oise en 5 ans. Un traitement qui nécessite un suivi à vie face au risque de complications.
« Il m’est arrivé d’aller quatre, cinq fois aux toilettes dans la même soirée. D’avoir des diarrhées et de vomir en même temps. C’est dur, très dur ! » Mathilde, 36 ans, a connu de grands moments de solitude depuis qu’elle a été opérée d’un by pass (réduction de l’estomac et exclusion d’une partie de l’intestin grêle). On était alors en juin 2009 et cette Compiégnoise, passée de 147 à 87 kg, était alors laissée sans réponse face à sa fatigue chronique, ses chutes de tension et ses pertes d’équilibre.
Depuis cette date, 3 418 obèses sont ainsi passés sur le billard dans l’Oise. Plus de 40 000 chaque année, en France. Dès janvier 2009, la haute autorité de santé recommande une éducation thérapeutique du patient à mener en amont et en aval de l’opération.
« L’opération est un déclic, elle ne fait pas tout ».
Voici trois ans, la polyclinique Saint-Côme lance des groupes de paroles. Un parcours post-opératoire qui est renforcé en janvier 2013. « Sur cinq mois, six réunions à thème – nutrition, estime de soi, intégration corporelle…- sont planifiées et des ateliers sont menés par des coaches pour donner goût au sport », précise Martine Mornay, infirmière cadre qui pilote ce programme. « L’opération est un déclic, elle ne fait pas tout. »
Le centre hospitalier s’appuie, lui, sur son pôle de prévention des maladies cardiovasculaires pour apporter un soutien aux patients, au cas par cas. « Je me suis engagée à bouger plus et comme je me mets plus facilement en maillot, je vais deux fois par semaine à la piscine. D’autres patients qui ont besoin de se lancer suivent des séances avec un professeur d’activité physique adaptée », témoigne, par exemple, Martine, 58 ans, qui a perdu 30 kg depuis février, à la suite une restriction de son estomac (sleeve).
Ce suivi permettra-t-il d’éviter les complications futures : perte de masse osseuse, carences nutritionnelles et reprise de poids ? Dans les deux à six ans, les patients opérés regagnent en moyenne 30 % du poids perdu, selon une étude suédoise. « Les troubles alimentaires qui n’ont pas été pris en charge reviennent », constate, dans son cabinet, la psychologue Sylvie Benkemoun. « Le chirurgien d’un de mes patients lui a dit : Moi j’opère, le reste n’est pas de mon ressort. Cela avait le mérite d’être cash. »
Cette reprise des kilos est alors vécue par les patients comme un échec personnel. Des ex-obèses qui finissent par sortir des radars. « Ils n’osent plus consulter », a expliqué le professeur Olivier Ziegler, lors des Entretiens de Bichat, en septembre. Ce diabétologue du CHU de Nancy n’en préconise pas moins « un parcours de soins s’appuyant sur une coordination entre médecine de ville et centres médico-chirurgicaux ».
Toujours contrainte de prendre des compléments alimentaires trois ans après son opération, Mathilde s’étonne d’avoir dû réclamer auprès de son médecin traitant un bilan de vitamines. Pour autant, lestée de 60 kilos, cette jeune maman ne regrette « rien ».
Articles en rapport
Après un traitement chirurgical de l’obésité sévère, 30 à 50% des patients sont perdus de vue.
Une situation d’autant plus préoccupante que le risque de reprise de poids, de carences nutritionnelles et de complications, potentiellement graves, est très élevé, a rappelé le Pr Olivier Ziegler (service de diabétologie, CHU de Nancy), au cours d’une table ronde, organisée aux Entretiens de Bichat 2014 [1].
Un suivi à vie paraît indispensable pour ces patients. « Il convient donc de construire un parcours de soins adapté, s’appuyant sur une coordination entre médecine de ville et centres médico-chirurgicaux.
La chirurgie bariatrique connait un essor important. En France, plus de 40 000 patients sont désormais opérés chaque année. Ce traitement est indiqué chez des patients avec un IMC supérieur ou égal à 40 kg/m2 ou à 35 kg/m2, lorsqu’au moins une comorbidité est présente.
Des complications précoces
Parmi les techniques chirurgicales employées, trois restent majoritaires: l’anneau gastrique ajustable, progressivement abandonné par manque d’efficacité, la gastrectomie longitudinale, désormais la plus utilisée en France, et le court-circuit gastrique (By-pass). Cette dernière consiste à réduire la capacité de l’estomac et à le relier au jéjunum pour limiter l’absorption intestinale.
Longtemps plébiscité, l’anneau reste associé à un échec dans un cas sur deux. Au bout de deux ans, la perte d’excès de poids est seulement de 40%, alors qu’elle est respectivement de 67% et 75% pour la gastrectomie et le By-pass[2].
Les complications peuvent survenir dès la première semaine qui suit l’opération. Dans le cas d’une gastrectomie, « une fistule gastrique apparait chez 2% des patients au niveau de la ligne de suture ». Chez les patients ayant bénéficié auparavant d’un anneau gastrique, « le risque est multiplié par sept ».
Autre complication précoce: le reflux gastro-oesophagien, qui touche un patient sur quatre. Un traitement par inhibiteurs de pompe à proton (IPP) est à instaurer, « quitte à doubler la dose ». Au sein du réseau ROSA de Béziers, nous mettons en place un traitement par IPP systématiquement en post-opératoire pour tous nos patients pour une durée d’un an.
Le court-circuit gastrique reste toutefois associé à des complications plus fréquentes, par rapport à la gastrectomie longitudinale. En plus de la fistule, peuvent survenir une sténose anastomotique ou une hernie interne aiguë ou chronique.
Première phase : attention aux risques de lithiase biliaire, d’hypoglycémies et de déshydratation
Après une chirurgie, l’évolution de la courbe pondérale se répartit sur trois phases, selon le Pr Ziegler. Associée à une perte importante et facile de poids, la première phase dure deux ans en moyenne. Elle est à l’origine d’une amélioration majeure des co-morbidités, de l’humeur et de la qualité de vie.
« La surveillance porte principalement sur l’état nutritionnel du patient, le risque de carences étant élevé, surtout après un By-pass ».
Il faut également prévenir la survenue d’une lithiase biliaire, très fréquente. « En l’absence de cholécystectomie, il est recommandé de prescrire de l’acide ursodésoxycholique (Delursan®, Aptalis), à raison de 500 mg/jour pendant la phase de perte de poids rapide. » Au sein du réseau ROSA de Béziers, nous prescrivons le Delursan° systématiquement pendant 6 mois aux patients qui ont encore leur vésicule.
Les traitements sont également à adapter, notamment en ce qui concerne la prise en charge du diabète. « Il existe un risque d’hypoglycémie, si le traitement par sulfamides hypoglycémiantes ou par insuline n’est pas reconsidéré ».
En raison de la déshydratation, qui accompagne la perte de poids, il est aussi conseillé de stopper les diurétiques, ce qui limite le risque d’hypotension.
Le patient devra être sensibilisé sur ces complications pour l’aider à être attentif au moindre signe d’alerte. « Des vomissements répétés, des vertiges, un trouble de l’équilibre, doivent ainsi l’amener à consulter », souligne le Dr Ziegler.
Deuxième phase : reprise de poids
Pendant la deuxième phase, qui va de la deuxième à la sixième ou huitième année, les patients opérés reprennent en moyenne 30% du poids perdu, selon l’étude Swedish Obese Subjects (SOS) [3], qui a porté sur plus de 4000 patients.
Au sein du réseau ROSA, nous pensons que cette phase de reprise de poids n’est pas automatique, surtout si les patients continuent à garder les roshabitudes et la Rosattitude.
Dans une autre étude menée sur quatre ans [4], 87% des patients ayant bénéficié d’un By-pass ont rapporté une reprise de poids de 10 kg en moyenne.
« Par lassitude, les recommandations sont moins respectées. Auparavant bien contrôlés, les troubles du comportement alimentaire peuvent alors réapparaitre », parfois sous la forme de grignotage compulsif. Avec la transformation corporelle, due à la perte rapide de poids, survient également un inconfort physique et psychologique, contribuant à la perte de qualité de vie. « D’où la nécessité de proposer assez rapidement une chirurgie plastique », selon le Pr Ziegler.
Au sein du réseau ROSA, nous accordons une attention particulière à la qualité finale de la silhouette et à la nécessité d’avoir une vraie prise en charge psychologique par un psychiatre pour tous les opérés.
C’est pendant cette deuxième phase qu’une grande majorité de patients sont perdus de vue. « Confrontés à une dégradation de la qualité de vie et à une reprise de poids, vécue comme un échec, les patients n’osent plus consulter », explique le spécialiste.
Troisième phase : surveillance des co-morbidités conseillée
La troisième phase commence après huit ans et « dure toute la vie ». Elle est associée à un risque de complications graves, avec une perte de masse osseuse, une anémie par carence multiples, lorsque la supplémentation est délaissée, ou de neuropathies tardives, rares, mais irréversibles. (NB: cela concerne uniquement le bypass. Cela ne concerne pas les patients opérés de Sleeve gastrectomy).
La surveillance des comorbidités est conseillée, en raison du « risque d’échappement glycémique, après rémission d’un diabète, et de la possible réapparition d’un syndrome d’apnées du sommeil ».
Avec le temps, les patients peuvent développer des troubles psychologiques, accentués par le sentiment d’échec. Selon l’étude SOS, « la dépression réapparait chez ceux qui ont perdu moins de 25% de leur masse corporelle, soit la majorité des patients », a indiqué le Pr Ziegler.
Nous n’avons pas les mêmes résultats au sein du réseau ROSA. En effet, la majorité des patients opérés de Sleeve gastrectomy perdent plus de 25% de leur masse corporelle.
Quant au risque de suicide, il est élevé. « C’est un vrai problème, qui doit amener à mettre en place un suivi psychothérapeutique poussé.
REFERENCES :
Ziegler O, Suivi à moyen et long terme: complications à dépister? Savoir répondre aux effets secondaires de la chirurgie bariatrique, Entretiens de Bichat, Paris, 25 sept 2014.
Slim K, Grands principes de la chirurgie bariatrique, Entretiens de Bichat, Paris, 25 sept 2014.
Sjöström L, Narbro K, Sjöström D, Swedish Obese Subjects. Effects of bariatric surgery on mortality in Swedish obese subjects, The New England Journal of Medecine, 23 août 2007, Vol 357, pp 741-752.
Kofman MD, Lent MR, Swencionis C, Maladaptive eating patterns, quality of life and weight outcomes following gastric bypass: results of an internet survey. Obsesity, 2010, Vol 18, pp 1938-1943.
Articles en rapport
Voici le témoignage de Céline diffusé dans l’émission 7 à 8 de TF1 en Avril 2014 :
Articles en rapport
Sur les 43 732 adultes opérées dans 39 cliniques du Michigan entre 2006 et 2013, on remarque que la Sleeve gastrectomy qui représentait 6 % de l’ensemble des procédures en 2008, représente 67,3 % en 2013.
Durant la même période, le by-pass qui représentait 58 % de l’ensemble des procédures en 2008, ne représente plus que 27,4 % en 2013.
Les anneaux gastriques ajustables qui représentaient 34,5 % des procédures au début, ne représentent plus que 4,6 % des procédures en 2013.
On note les mêmes tendances en France.
Articles en rapport
Beaucoup de nos patients habitent assez loin de Béziers. De ce fait, ils ne peuvent pas facilement venir autant de fois qu’ils le souhaiteraient à notre rencontre.
Nous avons donc mis en place une éducation thérapeutique à distance.
Celle-ci sera accessible à partir du 15 mai 2014.
Les différents modules ont été conçus par le Dr BUENOS (coordinateur et chirurgien du réseau ROSA), Marie Laure MABILAT (diététicienne référente du réseau ROSA) et Nicolas PABA CAMPI (coach sportif du réseau ROSA).
Ces modules ont été créés pour vous faire connaître et acquérir les bases de la prise en charge pratiquée au sein du réseau ROSA.
Comment faire pour accéder à ces modules d’e-learning (fomation à distance) :
Vous devez vous rendre dans un premier temps sur le site www.boutiquerosa.fr pour pouvoir acheter un module d’éducation thérapeutique à distance.
L’achat de ce module vous permettra de recevoir par email un identifiant et un mot de passe qui vous donneront accès à la plateforme moodle http://rosattitude.fr/educationtherapeutique .
Vous pourrez progresser à votre rythme, communiquer avec les autres apprenants et avec vos formateurs grâce aux outils mis en place dans cette plateforme.
L’argent récolté grâce à ces modules de formation à distance sera reversé intégralement à l’association PECOS 34 (prise en Charge de l’Obésité et du Surpoids dans le 34) pour la réalisation des projets du réseau ROSA.
Une précommande avant le 15 mai 2014 vous permet de bénéficier de tarifs réduits. Mais attention, l’accès aux formations à distance ne se fera qu’à partir du jeudi 15 mai 2014 à 19 heures.
Par ailleurs, afin de répondre aux nombreuses interrogations et questions suscitées par » la seconde peau » que nous utilisons dans le réseau ROSA afin de minimiser les séquelles esthétiques d’un amaigrissement massif. Un dvd a été conçu pour en expliquer le principe, les differentes actions et résultats qu’on peut en attendre si on la porte régulièrement.Ce DVD contient un chapitre pratique sur la façon de prendre les mesures et la possibilité de prise en charge éventuelle par la Sécurité Sociale.
Ce DVD sera en vente sur le site de la boutique ROSA www.boutiquerosa.fr et commencera à être expédié à partir du 15 mai 2014.
Une précommande à tarif préférentiel est possible dès à présent sur le site www.boutiquerosa.fr
Articles en rapport
En moins de 10 ans, le nombre de chirurgies de l’obésité en France aurait triplé, passant de 13 600 interventions en 2006 à 44 000 en 2013.
“Il y a eu 44 000 opérations en France l’année dernière, c’est le plus grand nombre d’interventions en Europe. On était à 39 000 en 2012 et 30 000 en 2011. D’après les données du Programme de médicalisation des systèmes d’information (PMSI), il y a eu en 2013, 24000 Sleeves, 13500 By-Pass, 5900 poses d’anneaux et 6000 anneaux enlevés.”
Les études se multiplient révélant des effets positifs collatéraux en dehors de la perte massive de poids. Réduction des cancers utérins, bénéfices sur d’autres cancers, notamment hormonaux dépendants, comme le cancer du sein, de la prostate ou du côlon, impact positif de cette chirurgie sur le syndrome d’apnée du sommeil ou encore sur le risque d’infarctus et d’AVC et surtout réduction du diabète…
Articles en rapport
Une analyse des données sur les hospitalisations en Angleterre enfonce le clou à propos du problème de l’obésité. En dix ans, le nombre d’admissions liées à cette pathologie a plus que quadruplé chez les enfants.
Autrefois considérée comme un problème spécifique aux pays riches, l’obésité est une épidémie qui ne cesse de croître et frappe maintenant toutes les régions du monde.
Les enfants ne sont pas épargnés par ce mal de la vie moderne qui touche environ 3,5 % des jeunes de 3 à 17 ans en France, selon la Haute autorité de santé. L’Angleterre figure parmi les pays européens les plus atteints et compte entre 14 et 20 % d’enfants de 2 à 15 ans qui souffrent d’obésité, d’après le National Health Service (NHS).
Cette pathologie est d’autant plus inquiétante qu’elle peut provoquer de nombreuses complications médicales comme le diabète de type 2, l’asthme, l’apnée du sommeil et l’hypertension. Les femmes obèses présentent également un risque plus élevé de difficultés lors de la grossesse et de l’accouchement. Afin de tirer une nouvelle fois la sonnette d’alarme sur ce problème émergent, des chercheurs anglais de l’Imperial College of London ont fait l’inventaire du nombre d’hospitalisations d’enfants obèses en Angleterre pendant dix ans. Leur étude est publiée dans la revue Plos One.
Les chercheurs ont répertorié tous les séjours à l’hôpital liés à l’obésité de jeunes âgés de 5 à 19 ans entre 2000 et 2009. Parmi ces patients, on trouve ceux qui ont été hospitalisés pour des problèmes de santé et ceux qui viennent de subir des opérations chirurgicales pour remédier à leur surpoids.
Les résultats sont loin d’être rassurants. Près des trois quarts des admissions de jeunes obèses ne sont pas dues à la maladie elle-même, mais à d’autres problèmes comme de l’asthme ou des difficultés respiratoires. D’autre part, le nombre de visites a très nettement augmenté en 10 ans. En 2009, 3.806 enfants obèses ont été reçus à l’hôpital, contre 872 en 2000, soit plus de quatre fois plus sur une dizaine d’années !
Les adolescentes plus touchées
Les admissions sont plus fréquentes chez les filles que chez les garçons. D’autre part, le nombre d’opérations chirurgicales bariatriques destinées à restreindre l’absorption d’aliments pour limiter la surcharge pondérale est passé de 1 en 2000 à 31 en 2009.
Articles en rapport
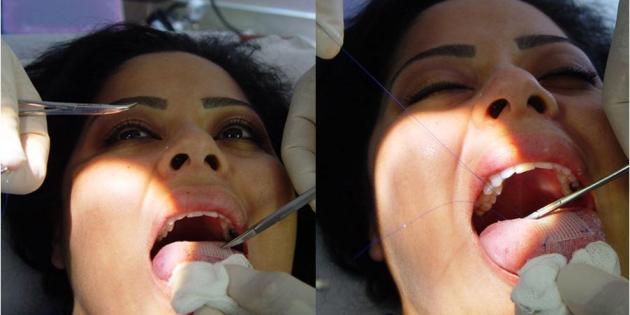
Cette nouvelle technique de chirurgie esthétique venue tout droit des États-Unis pourrait faire perdre un peu plus de 13 kilos en un mois. Mais elle représente de gros risques.
Avec ce patch, la consommation d’aliments solides devient très douloureuse, ce qui oblige les patients à se nourrir exclusivement de liquides.
Un peu plus grand qu’un timbre poste, le patch est fait en Marlex, un matériau abrasif habituellement utilisée pour réparer une hernie et fixé à la partie supérieure de la langue grâce à six points de suture.
Cette méthode fait déjà fureur en Amérique du sud. Elle est l’invention d’un chirurgien esthétique de Beverly Hills. Selon lui, ce patch offre aux patients un régime facile à suivre, composé uniquement de liquides, mais qui apporte tous les besoins nutritionnels tout en réduisant l’apport calorique. Ce régime ne doit pas durer plus de 30 jours, sinon la langue se régénère par-dessus le patch… La pose coute environ 2000 dollars, soit 1500 euros.
Cependant, beaucoup de médecins critiquent cette solution et ses nombreux risques : ulcères, infections, difficultés à parler, gonflement, etc. « Au départ, vous ne pouvez même pas bouger votre langue, tellement elle est douloureuse. J’ai essayé de manger solide mais c’est impossible », témoigne une cliente.
Dr BUENOS : cela rappelle les techniques de fixation des machoires qui empêchaient toute ouverture buccale. Ces techniques très difficiles à supporter, ne donnaient pas de résultats à moyen ni à long terme ……..
Donc, on va attendre et observer les résultats ……………..
Commentaires récents